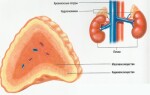
Надпочечниками называются железы секреции, находящиеся над почками, имеющие корковый и мозговой слой. Их задача заключается в выработке крайне необходимых человеку гормонов.
Любые патологии либо сбои нормальной работы гормональной сферы наносят тяжёлый ущерб здоровью, провоцируют боли, невротические отклонения, депрессию и несут угрозу жизни человека.
Поэтому при возникновении первых симптомов патологии функционирования надпочечников нужно срочно обратиться в медицинское учреждение для получения своевременного лечения.

Лечение проводится при помощи медицинских препаратов, гормональной терапии, чтобы восстановить баланс гормонов. Но в некоторых случаях требуется хирургическая операция.
Чтобы её избежать, нужно приступить к медикаментозному лечению своевременно и как можно раньше.
Новое поколение качественных препаратов представляют «Медрол», который применяется в комплексном лечении совместно с другими средствами для устранения недостаточности коркового слоя, гормональный «Глюкокортикоид», противовоспалительный «Кортеф», используемый для лечения при пониженной гормональной выработке, а также «Полькортолон».
Методики лечения патологии и восстановления функции надпочечников

Существует несколько методик лечения данной патологии:
- щадящий метод;
- консервативный метод;
- новаторские методики;
- радикальное лечение.
Но все специалисты, вне зависимости от применяемой методики лечения патологии, сходятся в одном – для получения эффекта от лечения, в первую очередь, необходимо привести гормональный фон пациента в норму.
Приём препаратов для лечения, содержащих гормоны, проводится только под наблюдением и по назначению врача. Зачастую в комплексе с этими препаратами назначаются противовирусные средства и антибиотики, и практически всегда – витаминные комплексы и различные биологические добавки. Комплексное лечение включает в себя разработку индивидуальной диеты, которая исключает жирные острые блюда, орехи, сушёные фрукты, алкогольные напитки и курение.
Лечение гормонами не всегда даёт должный эффект. При отсутствии динамики к снижению гормонального фона и ухудшении состояния пациента, приходится применять радикальный способ лечения – хирургическую операцию (адреналэктомию).
Эта операция предполагает удаление одного либо двух надпочечников (исходя из тяжести патологии).

Оперативное вмешательство может выполняться двумя способами:
- Традиционный способ – делается разрез в крестцовой зоне либо на животе.
- С использованием эндоскопов – приборы вводятся в отверстия, проделанные в животе либо спине.
Если операция проводилась с помощью эндоскопов, больной сутки находится на постельном режиме в стационаре, ещё двое суток наблюдается врачом и затем выписывается домой.
При одностороннем удалении у человека есть все шансы вернуться к полноценной жизни и забыть о заболевании. Если же удалены два надпочечника, пациент будет вынужден принимать гормональные средства всю жизнь.
Особенности рациона и витаминная терапия при лечении патологии надпочечников

Независимо от вида патологии надпочечников и подобранных методиках для лечения, очень важно сбалансированное питание, включающее в себя все необходимые компоненты в нужном количестве.
Полезно употреблять нежирные породы рыб и сорта мяса, разнообразную зелень, овощи, фрукты, соки и кисломолочную продукцию.
Для быстрейшего восстановления нормальной работы надпочечников следует сократить до минимума, а лучше полностью убрать из меню продукты с большим содержанием жира, жареную еду.
Из-за высокой концентрации калия в крови необходимо отказаться от употребления бобов, орехов, сушёных фруктов.
Нужные витамины при лечении патологии надпочечников

Необходимо обеспечить пациента витаминами «В 1», «С». Ему назначаются витаминные комплексы с тиамином, аскорбиновой кислотой, подбирают продукты с большим содержанием таких веществ.
Витамин «С» в большом количестве находится в смородине, шиповнике, сливах, лимонах и апельсинах. Можно употреблять в пищу как в натуральном виде, так и в виде компотов либо отваров из этих продуктов.
Говяжья печёнка, пшеница, отруби – природная кладовая витамина «В 1» (тиамина), который довольно эффективно улучшает функционал надпочечников.
Общие диетические рекомендации для лечения патологии и восстановления надпочечников

Умеренность в еде, правильно составленный рацион питания становятся неотъемлемой частью жизни пациента. Его первоочередная задача заключается в избавлении себя от избыточного веса.
Нужно помнить – недостаток натрия необходимо пополнять увеличенным употреблением соли, но без излишеств.
Чрезмерное потребление солений только ухудшит состояние и нарушит основное диетическое правило – умеренность.
Ужинать нужно обязательно, поскольку это позволит избежать гипогликемии утром, при этом вечерняя трапеза должна быть диетической и лёгкой. Завтракать и обедать тоже нужно умеренно, без переедания. Дробное питание небольшими порциями 5-7 раз в день – самый лучший вариант.
Виды патологий надпочечников

Есть несколько видов патологий надпочечников.
Синдром Иценко-Кушинга

Болезнь ведёт к большой концентрации глюкокортикоидных гормонов в корковом слое надпочечников. Сбой функционирования гипоталамуса либо гипофиза имеют те же признаки.
Часто обе патологии действуют взаимосвязано, поскольку за производство нужных гормонов отвечает общая система гипофиза, гипоталамуса и надпочечников и нет никакой возможности поделить её на отдельные ответственные зоны.
Поэтому американский врач Кушинг ещё в начале двадцатого столетия определил данную патологию как болезнь эндокринной системы, тесно связанную с нарушением нормального функционирования надпочечников, и в этот же период русский доктор Иценко описал её как дисфункцию гипоталамуса.
Симптоматика синдрома:
- жировые отложения на шее, лице, животе;
- отёчное багровое лицо;
- жировой локальный спинной горб;
- истончённая, прозрачная кожа ладоней;
- мышечная гипотрофия бёдер и живота;
- кожные растяжки, как при беременности;
- обвислый «лягушачий» живот;
- локальная кожная пигментация;
- остеопороз, провоцирующий хрупкость костей, сколиоз;
- сердечно-сосудистые патологии;
- сбой в работе центральной нервной системы, невротические проявления, депрессия;
- сахарный диабет (дефицита инсулина нет);
- избыток андрогинов в женском организме – появляется волосы на лице (усы), сбой менструального цикла;
- у мужчин – ожирение молочных желёз, атрофируются яички, наступает импотенция.
Согласно медицинской статистике женщины болеют в десять раз чаще мужчин. Синдром Иценко может лечиться как хирургическим путём, так и с помощью лекарственных препаратов.
Оперативное вмешательство решает следующие проблемы:
- вырезание опухоли гипофиза, если она лежит в основе заболевания;
- одностороннее удаление надпочечника – выполняется в комплексе с облучением опухоли протонами;
- деструкция надпочечников – применяется в качестве вспомогательной методики.
Медикаментозная терапия выполняется препаратами, содержащими гормоны, ингибиторами синтеза адренокортикотропного гормона, кортикостероидов, а также препаратами, разрушающими кортикальные клетки.

Симптоматическая терапия выполняется совместно с исключением причины заболевания. Пациенту назначают антидепрессанты, приводящие в норму психическое состояние, комплекс витамин, калий, анаболики, кальций, препараты, снижающие в крови количество сахара.
В качестве дополнения к основному лечению хорошо зарекомендовали себя такие средства народной медицины, как шелковичный отвар, настойка из стеблей и листьев медуницы.
Лечение болезни Аддисона

Это заболевание известно ещё как «бронзовая болезнь» из-за потемнения кожи до бронзового цвета. Болезнь достаточно редкая, причиной возникновения является прекращение выработки гормонов в необходимом количестве.
В некоторых случаях гормональный синтез прекращается полностью. Зачастую причиной такого дисбаланса является аутоиммунный процесс, спровоцированный почечным туберкулёзом либо вирусом иммунодефицита человека.
Также эта патология может быть следствием генетической предрасположенности. Первые признаки заболевания начинают проявляться в тридцать – пятьдесят лет.
Клинические признаки болезни Аддисона – нарушение работы ЖКТ, пигментация кожных покровов, гипотония, резкая смена настроения, мышечная слабость, депрессия.
Пациенты начинают чувствовать потребность в поваренной соли, чего раньше не замечалось, у женщин начинается сбой цикла менструаций, в детской крови падает уровень глюкозы.
Для синдрома Кушинга характерно ожирение, в то время как болезнь Аддисона вызывает потерю веса. Она хорошо поддаётся лечению в том случае, если заболевание не запущено. Без медицинского наблюдения возможно возникновение адреналинового криза (существенное снижение количества вырабатываемых гормонов).
Криз сопровождается сильными болями в области живота, нарушениями работы ЖКТ, критическим падением артериального давления, в некоторых случаях возможна потеря сознания. Подобное состояние организма пациента чревато летальным исходом. Поэтому необходим постоянный врачебный контроль.
В случае наступления криза больному внутривенно вводят физ. раствор с гидрокортизоном и сахаром для быстрого улучшения самочувствия. Замещающая терапия гормонами компенсирует недостачу кортизола в организме, а также гормонов, которые не воспроизводятся надпочечниками самостоятельно. После проведённой диагностики и основываясь на её результатах, пациенту обычно назначают гидрокортизон, препараты с радием, минералкортикоиды в форме таблеток.
В качестве вспомогательного лечения хорошо себя зарекомендовали следующие средства народной медицины:
- настойка корня солодки (побочное действие – повышается АД);
- смесь толчёного грецкого ореха, лимона с мякотью и кожурой, листьев молодой крапивы, хвои и овса;
- перетёртые зёрна горчицы (добавляются в пищу);
- настойки из полевого хвоща и герани;
- отвар из листьев чёрной смородины.
Но нужно помнить, что применяя только средства народной медицины, болезнь вылечить не получится.
Лечение опухоли

Обычно опухоли затрагивают или кору, или мозговой слой, находящийся внутри. Они делятся на доброкачественные либо злокачественные и вторичные опухоли либо первичные (вторичные всегда имеют злокачественную форму, дающие метастазы в соседние органы).
Доброкачественный вид опухоли не беспокоит человека и зачастую диагностируется случайно при выполнении комплексных исследований. Злокачественная форма быстро растёт и ведёт к интоксикации всего организма.
Первичные опухоли бывают гормонально неактивные (миома, фиброма) и гормонально активные. Активные опухоли коры встречаются довольно редко (кортикостерома, андростерома и др.), к активным гормональным опухолям мозгового слоя относятся часто встречающаяся феохромоцитома и ганглионеврома.
Активный вид опухолей лечат путём удаления повреждённого надпочечника, в случае злокачественной опухоли вырезаются соседние лимфатические узлы.
Лечение феохромоцитомы
Это образование занимает отдельное место среди прочих опухолей. Как правило, это доброкачественная форма. Когда опухоль злокачественная – мы имеем дело с вторичным образованием.
Встречается преимущественно у женской половины человечества. Худшие последствия болезни – повышения артериального давления, сильнейшие головные боли, повышение температуры тела, паническое состояние, потеря сознания. Иными словами, наступает феохромоцитомный криз.
Особенностью оперативного вмешательства касательно лечения феохромоцитомы является то, что это образование ведёт активную гормональную деятельность и после операции есть риск возникновения гемодинамики (сбой кровоснабжения). При подготовке к такой операции важно правильно подобрать анестезию, которая исключит вероятность феохромоцитомного криза.
Пациенты, перенёсшие данную операцию, часто жалуются на тахикардию, которая поддаётся коррекции и в будущем не доставляет проблем. Также возможно повышенное давление, являющееся следствием гемодинамики.
Помимо хирургического вмешательства широко практикуется терапия методом внутривенного введения радиоактивного изотопа, который уменьшает опухоль и замедляет развитие метастаз.
Также применяют химическую терапию, капают в вену нитроглицерин и фентоламин.
Гиперплазия надпочечников

Когда речь идёт о гиперплазии надпочечников, зачастую подразумевается повреждение их коры.
К гиперплазии приводит усиленная выработка гормонов, патология часто пересекается с синдромом Кушинга и носит генетический характер (передаётся по наследству).
Существует четыре вида данной патологии:
- Узелковая гиперплазия – чаще проявляется у пожилых людей.
- Диффузная гиперплазия – трудно поддаётся диагностике, определяется при помощи компьютерной томографии либо магнитно-резонансной томографии.
- Диффузно-узелковая гиперплазия.
- Нодулярная гиперплазия – определяется в течение первых 2 лет жизни, встречается чаще у девочек.
Клиника гиперплазии похожа на синдром Кушинга. С наступлением пубертатного периода при нодулярном виде у девочек возможны следующие проявления:
- аномально высокий рост;
- слишком раннее волосяное покрытие лобка и области подмышек;
- угревые высыпания;
- задержка наступления менструаций;
- височные залысины.
Последствием гиперплазии может стать бесплодие. Терапия выполняется препаратами, содержащими гормоны («Преднизолон», «Гидрокортизон» и тому подобное). Подросткам для приведения в норму баланса гормонов назначают дополнительные гормоны – девочкам эстрогены, мальчикам андрогены.
Младенцам с ярко выраженной патологией адреналэктомия выполняется в первый год жизни.
Профилактические меры при патологии надпочечников

Поддержание гормонального фона в норме является наиболее эффективной профилактической мерой против синдрома Кушинга. Если есть ближайшие родственники, перенёсшие данное заболевание, высока вероятность передачи патологии по наследству.
Не следует игнорировать регулярные обследования, важность сбалансированного питания, пагубное воздействие вредных привычек. Следите за своим весом, обращайте внимание на появление локальных жировых скоплений, изменения цвета кожного покрова и при обнаружении данных симптомов, похожих на признаки начинающейся болезни, не теряя времени, обращайтесь к врачу.
Болезнь Аддисона профилактике практически не поддаётся, поскольку болезнь имеет аутоиммунное происхождение. Поэтому профилактические меры должны проводиться, в первую очередь, в отношении первичных патологий, отрицательно воздействующих на иммунную систему (например, туберкулёз), исключить курение, взаимодействие с токсинами и бытовой химией. Эти меры помогут значительно снизить вероятность возникновения заболевания.
С большим трудом поддаются профилактике опухоли, так как не до конца понятны факторы, являющиеся причиной их появления. Поэтому ведётся профилактическая работа для исключения возникновения новых образований в послеоперационный период.
Нужно помнить – адреналэктомия опасна своими осложнениями. Для их исключения крайне важно вести правильный образ жизни, не употреблять алкогольные напитки, отказаться от курения, сбалансировать питание, избегать больших физических и эмоциональных нагрузок, не принимать седативные, а также психотропные препараты.
Вопросами профилактики гиперплазии должны заниматься родители будущего ребёнка во время беременности, проходя консультации у специалиста-генетика. Будущей маме следует избегать интоксикаций и различного рода инфекций.
Достаточно эффективным способом выявления патологии в начальной стадии, предотвращение течения болезни с последующими осложнениями является регулярное прохождение диспансеризации.