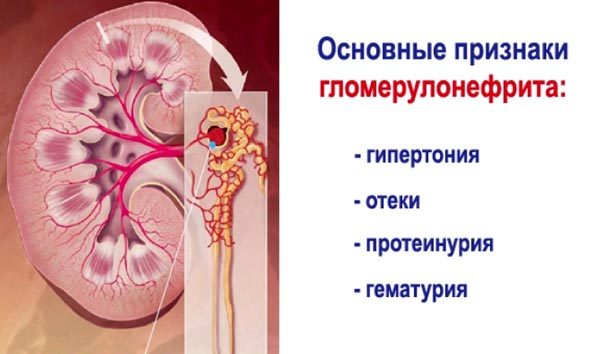
Постстрептококковый гломерулонефрит — это заболевание почек, которое возникает после болезней, вызванных заражением определенными штаммами стрептококковых бактерий.
Эта патология спровоцирована не вирусами, а иммунной системой, которая усиленно вырабатывает антитела во время болезни.
Обычно мертвые микроорганизмы и антитела выводятся в процессе естественного обмена веществ. Но у некоторых больных, особенно у детей или пожилых людей, они часто попадают в ловушку в фильтрах почек, называемых клубочками.
Это провоцирует воспаление, которое замедляет их работу, затрудняет выделение мочи.
Постстрептококковый гломерулонефрит
Связь между стрептококковой инфекцией и заболеванием почек была выявлена много лет назад. Было замечено, что у пациентов с гидронефрозом, развившимся после скарлатины, уменьшалось количество выделяемой урины. При этом она становится темного цвета.
Прошло много лет, пока не было найдено объяснение этому явлению. Сейчас уже известно, что антитела, вырабатываемые при стрептококковой инфекции, реагируют с антигенами, образуя иммунные комплексы.
Они повреждают клубочки почек и провоцируют гломерулонефрит. Штаммы стрептококков, способные индуцировать нарушение функций почек, называются нефритогенными стрептококками.
Недавние исследования показали, что другие микроорганизмы тоже могут вызвать подобную патологию.
Причины и механизм развития заболевания

Наиболее распространенной гипотезой патогенеза острого постстрептококкового гломерулонефрита у детей и пожилых пациентов является то, что заболевание вызывается иммунными комплексами, которые залегают в клубочковой подвальной мембране.
Эти иммунные комплексы, предположительно, состоят из антигенов стрептококка и антител к этим антигенам. Согласно современным знаниям, антигены стрептококка способны образовывать иммунные комплексы.
Для борьбы с бактериальной инфекцией горла или кожи иммунные клетки организма вырабатывают антитела. Эти антитела связываются с инородными структурами, так называемыми антигенами.
Антитела и антигены образуют иммунные комплексы, которые циркулируют по организму и в конечном итоге достигают почек.
Они оседают там, накапливаются и вызывают воспаление. Таким образом, стрептококки, провоцирующие инфекционный процесс, не повреждают органы.
Поэтому симптомы заболевания возникают только через несколько недель после перенесенной ангины, скарлатины или пиодермии.
Штаммы стрептококков, способные провоцировать гломерулонефрит у детей и взрослых, классифицируются как нефритогенные стрептококки. Подавляющее большинство из них относится к группе A.
Эти бактерии первоначально вызывают инфекционные болезни дыхательных путей или кожных покровов, стимулируют выработку антител, вызывают вторичное поражение организма.
Ежегодная общемировая заболеваемость достигает почти полумиллиона. Самые высокие показатели (до 3 на 10 000 жителей) были зарегистрированы в слаборазвитых бедных странах.
Пик заболеваемости приходится на детей в возрасте от 5 до 12 лет. К другой группе, подверженной риску развития гломерулонефрита, относятся гериатрические пациенты от 60 лет и старше.
Всплеск заболевания возникает во время эпидемии стрептококковых инфекций группы А. У детей заболеваемость выше после кожных инфекций, чем после поражения дыхательных путей (25% и 10% соответственно).
Симптомы заболевания
Заболевание не может быть диагностировано у пациентов, не имеющих в анамнезе стрептококковой инфекции: ангины, тонзиллита, фарингита, ларингита или пиодермии.
Острая фаза развивается через одну или две недели после перенесенных инфекций верхних дыхательных путей. Три или шесть недель проходит между пиодермией и первыми признаками развития вторичного недуга.
При гломерулонефрите уровень антител в крови повышается через неделю от начала развития патологии и достигает пика через месяц после заражения.
Эритроциты проходят через поврежденную клубочковую мембрану, в результате чего возникает гемолиз (разрушение оболочки эритроцитов с высвобождением гемоглобина).
Продукты распада становятся причиной темного цвета урины и уменьшения диуреза (объема выделяемой жидкости). Это часто является первым признаком болезни.
Гематурия (наличие крови в моче) выявляется у всех больных с этим диагнозом. Заболевание сопровождается признаками, указывающими на снижение общего тонуса: недомогание, анорексия, общая слабость.
Такие проявления регистрируются примерно у половины заболевших. У 10% пациентов эти симптомы являются причиной для диагностики нефротического синдрома. Некоторые испытывают тошноту, рвоту, но такие признаки менее распространены.
Выраженность этих патологических состояний сильно варьируется. Гематурия обычно исчезает через три месяца, протеинурия — через шесть месяцев.
Даже если клинических проявлений уже нет, микроскопические исследования могут все еще показать изменение свойств мочи.
Дальнейшие симптомы обусловлены нарушением водно-электролитного баланса. Он вызван удержанием в организме воды и соли. Гипертензия и отеки — второй наиболее общий симптом развития гломерулонефрита.
Они могут сопровождаться появлением боли при мочеиспускании. Наиболее часто она возникает у пожилых людей. У детей этот признак более слабо выражен.
Острый периорбитальный отек появляется, как правило, после периодов покоя (сна). Генерализованный отек (по всей поверхности тела) указывает на циркуляторный затор.
Может наблюдаться дисфункция левого желудочка сердца, снижение резистентности к физической нагрузке и одышка. Специалисты считают, что выраженность отеков увеличивается пропорционально тяжести нарушений функции почек.
Повышенное артериальное давление вызывает головные боли или провоцирует быструю утомляемость. У некоторых больных развивается гипертоническая энцефалопатия (поражение мозговых структур).
Симптоматический комплекс гематурии, гипертензии, отека известен как острый нефритический синдром. Было подсчитано, что 95% всех пациентов имеют, по крайней мере, два симптома из вышеупомянутых, а 40% — все.
В исключительных случаях некоторые симптомы развиваются нехарактерно.
Возможные осложнения

Большинство людей полностью выздоравливают, осложнений не возникает. Но в редких случаях болезнь ухудшает состояние пациента. У пациента может развиться:
- стойкая гипертензия;
- острая или хроническая почечная недостаточность;
- отек легких;
- инфекционно-токсический шок;
- гиперкальциемия.
После перенесенного заболевания необходимо продолжать периодически измерять давление, контролировать показатели крови и урины.
Если отмечается ухудшение показателей анализов или признаки недомогания, то это свидетельствует о рецидиве или развитии почечной недостаточности.
Диагностика

Диагностируется заболевание на основе внешнего осмотра и лабораторных тестов.
При подозрении на заболевание проводят комплексное обследование, которое включает:
- сбор анамнеза;
- анализ крови и мочи;
- УЗИ;
- МРТ почек;
- урофлоуметрия.
При заборе крови проводятся серологические тесты, бактериологический анализ, экспресс-тестирование. Это методы диагностики, направленные на выявление антител.
Анализ изменений в моче показывает, что у больных наблюдаются гематурия (наличие эритроцитов) и протеинурия (присутствие белка).
Если состояние больного быстро ухудшается, может потребоваться биопсия почек и анализ образцов тканей.
Лечение

Пациенты, страдающие острым постстрептококковым гломерулонефритом, должны получать симптоматическое лечение. Комплексная терапия направлена на борьбу с гипертонией и отеком.
Это помогает облегчить общее состояние больного и ускорить процесс восстановления.
В первую очередь рекомендуется ограничить количество употребляемой жидкости и соли. Мочегонные средства применяются при сохранении гипертензии и отека.
В тяжелых случаях, при неэффективности такого лечения, кровообращение может улучшаться при помощи блокаторов кальциевых каналов или ингибиторов ангиотензинпревращающего фермента.
Антибиотики назначаются для лечения остаточной инфекции стрептококка.
Физическая активность должна быть ограничена до тех пор, пока функция сердечно-сосудистой системы не нормализуется.
У больных с признаками почечной недостаточности, такими как уремия или угрожающие жизни изменения уровня электролитов, показан диализ.
Большинство пациентов полностью выздоравливают через несколько недель. Кровь в моче исчезает, а кровяное давление снижается примерно к концу 4-й недели.
Анализы мочи могут выявлять небольшое количество эритроцитов еще на протяжении 2 лет после излечения.
Прогноз

Прогноз зависит от общего состояния пациента. Как правило, он положителен в отношении детей, но менее благоприятен для пожилых людей, особенно при наличии одной или более сопутствующих патологий почек.
У них часто наблюдаются симптомы почечной недостаточности, снижение клубочковой фильтрации, которые приводят к тяжелым последствиям.
Существуют определенные разногласия по поводу долгосрочного прогноза для детей до 3 лет, которые перенесли постстрептококковый гломерулонефрит. Согласно различным исследованиям, изменения в составе мочи сохраняются у них длительное время.
Поэтому их относят к группе риска развития хронического заболевания.
Профилактика
Если стрептококковые инфекции кожи или горла обнаружены на ранней стадии, их можно лечить с помощью антибиотиков, которые предотвращают развитие постстрептококкового гломерулонефрита.
Положительные результаты оправдывают профилактическое лечение препаратами с пенициллином или эритромицином (при аллергии к пенициллину).
Эти меры помогают предупредить поражение почек, избежать распространения нефритогенного стрептококка и защитить иммунную систему. Возможно принятие аналогичных мер для профилактики у лиц из группы риска во время эпидемий.
В целом при лечении людей, страдающих стрептококковыми инфекциями дыхательных путей или кожи, рекомендуется принимать надлежащие меры предосторожности, чтобы сохранить здоровье почек.