Гламированный нефрит – это патология почек, при которой происходит поражение гломерул, или клубочков органа. Относится к иммуновоспалительным заболеваниям.
Может развиваться как самостоятельное заболевание или быть следствием других патологических процессов. Причины и лечение болезни взаимосвязаны.
Терапия включает средства для коррекции иммунного статуса, уросептики и антибиотики, препараты для симптоматического лечения.
Что такое гломерулонефрит
Гламированный нефрит – что это такое? Это патологический процесс в мочевыводящей системе, который представляет собой реакцию организма на действие инфекционного агента.
Отдельно выделяют аутоиммунный гломерулонефрит, при котором поражение клубочков почек развивается вследствие атаки антителами здоровых клеток организма.
Это заболевание занимает второе место среди патологий мочевыделительного тракта у детей, является причиной развития ХПН, инвалидности, приводит к необходимости диализа.
Острая форма патологии выявляется у пациентов разных возрастов. Пик заболевания приходится на 40 лет.
Классификация

В основу классификации положена длительность патологического процесса. Выделяют 3 формы заболевания – острую, быстропрогрессирующую и хроническую.
Виды гломерулонефрита почек в остром течении:
- Циклический – сопровождается бурным началом с характерной симптоматикой.
- Скрытый острый – симптоматика смазана, развивается постепенно. Выявляется на поздних стадиях. Велика вероятность развития хронического патологического процесса.
БПГН, или быстропрогрессирующая форма, отличается быстрым развитием почечной недостаточности. От дебюта заболевания до ХПН проходит несколько недель. Возраст пациентов с этой формой гломерулонефрита – от 20 до 50 лет.
Виды хронической формы гломерулонефрита:
- Нефротический – сопровождается скоплением жидкости в тканях и полостях.
- Гипертонический – проявляется повышением давления, не купирующимся приемом лекарственных препаратов.
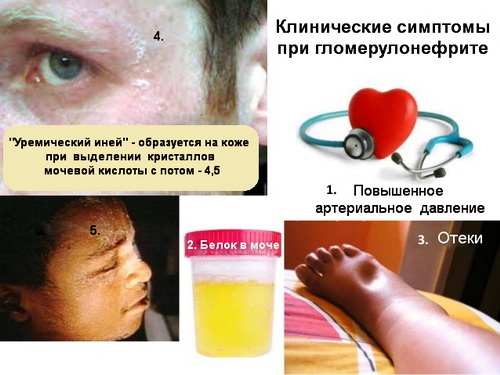
- Смешанный – присутствуют проявления вышеперечисленных форм заболевания. В моче выявляется белок и примеси крови.
- Скрытый – повышения давления, периферических отеков не наблюдается. Патологию можно выявить по изменениям в анализе мочи.
- Гематурический – в анализах мочи выявляют эритроциты, прочие симптомы отсутствуют.
Причины и факторы риска

Точные причины развития патологического процесса не выявлены. Выделяют ряд состояний, провоцирующих аутоиммунное заболевание.
Факторы развития гломерулонефрита:
- Инфекция в организме – преимущественно поражение стрептококком. Патология проявляется через несколько лет после перенесенного тонзиллита, стрептококковой ангины или фарингита. В клубочках оседают антитела, которые способствовали подавлению инфекции. И они вызывают воспалительный процесс в почках.
- Бактериальный эндокардит – заболевания связаны, но механизм поражения почек не определен.
- Вирусные заболевания – гламированный нефрит почек развивается на фоне гепатитов, ВИЧ-инфекции.
- Волчанка – аутоиммунное заболевание, поражающее весь организм.
- Системный капиллярит – редкая аутоиммунная патология. Поражаются легкие и почки. Проявляется как гломерулонефрит на фоне воспалительного процесса в дыхательной системе. Может сопровождаться кровотечениями.
- Васкулиты различной этиологии.
- Состояния, при которых происходит рубцевание ткани почки – диабет, гипертония, врожденные патологии.
- Наследственность.
Симптомы гломерулонефрита
Признаки и симптомы заболевания зависят от вида гломерулонефрита. Патология отличается цикличным течением. Хроническая форма при обострении сходна с острым процессом.
Основная симптоматика:
- дебют через 2–3 недели после стрептококковой ангины, прочих заболеваний, вызываемых этим возбудителем;
- повышение температуры до пиретических значений;
- озноб;
- слабость;
- снижение аппетита;
- диспепсические проявления;
- боли в пояснице;
- отеки конечностей;
- уменьшение продукции мочи – наблюдается в течение 5 суток с начала заболевания;
- на 6-е сутки диурез восстанавливается и может увеличиваться;
- при анализе мочи выявляется снижение ее плотности;
- гематурия – характерный признак заболевания. Моча сходна по цвету с мясными помоями, может быть различных оттенков коричневого, черного цвета;
- отечность лица – характерный признак. Уменьшается утром, усиливается в течение дня;
- гипертония;
- нарушение сердечного ритма;
- увеличение печени;
- нарушение функций ЦНС.
При скрытой форме симптоматика смазана. Чаще наблюдаются нарушения диуреза, боли в пояснице, изменения в показателях клинического анализа мочи. Заболевание почек при отсутствии лечения быстро переходит в хроническую стадию.
Возможные осложнения

Нарушения нормальной функции почек пагубно отражаются на всех системах организма.
При отсутствии лечения гломерулонефрита развиваются следующие осложнения:
- сердечная и почечная недостаточность;
- почечная энцефалопатия на фоне повышенного давления;
- инсульты;
- слепота;
- нефросклероз – развивается на фоне хронического воспалительного процесса. При этом ткани почки заменяются соединительной тканью. Орган уменьшается в размерах, его функции нарушаются;
- ХПН, требующая постоянного проведения диализа;
- острые формы полиорганной недостаточности, которые заканчиваются летально.
Патология у ребенка оказывает влияние на его рост и развитие. При хронизации процесса возможна инвалидность в раннем возрасте.
Диагностика

Для постановки диагноза требуется визуальный осмотр пациента, изучение его анамнеза, лабораторные исследования.
Протокол обследования включает:
- анализ крови – выявляется лейкоцитоз и повышенная РОЭ;
- анализ мочи – выявляется гематурия, альбуминурия, изменяется цвет биологической жидкости;
- биохимия крови – определяют уровень креатинина, мочевины, печеночных ферментов;
- УЗИ – для исключения новообразований и конкрементов;
- УЗДГ – для оценки состояния сосудов органа;
- биопсия ткани и последующее изучение ее клеточного состава – проводится, когда результаты УЗИ вызывают сомнения.
Лечение

Лечение острой формы гломерулонефрита проводится на базе урологического отделения стационара. Показано соблюдение диеты.
В протоколы лечения входят антибиотики и уросептики, глюкокортикостероиды, средства для коррекции иммунитета и нормализации давления, диуретики.
После дебюта заболевания пациент остается на диспансерном учете у уролога в течение 2 лет. Хронический гломерулонефрит лечится так же, как и острая форма. Медикаментозная терапия в период ремиссии подбирается индивидуально.
Прогноз при острой форме заболевания благоприятный. При хроническом течении симптоматика отсутствует, функции почек сохраняются.
Особую опасность представляет быстропрогрессирующая форма. Но при экстренном лечении вероятность выздоровления составляет 80%.
Симптоматическая терапия

Симптоматическая терапия направлена на облегчение состояния пациента до нормализации функций почек. Лекарственные препараты подбираются индивидуально.
Протокол симптоматической терапии при гломерулонефрите:
- постельный режим при повышенном давлении;
- снижение потребления жидкости – для взрослых пациентов не более 1 л в сутки;
- гипотензивные препараты;
- мочегонные средства по показаниям;
- средства для предупреждения тромбообразования;
- антикоагулянты.
Дополнительно показана санация очагов инфекции в ротовой полости и носоглотке. Используются местные антибактериальные средства, физиопроцедуры, ингаляции.
Антибактериальная терапия

Показанием к назначению антибиотиков является эпизод заболевания, вызванного стрептококковой инфекцией в недавнем прошлом.
На начальном этапе лечения назначают препараты широкого спектра действия. Но обязательно проводят исследование чувствительности возбудителя к лекарственным средствам.
Антибактериальные препараты, назначаемые при гломерулонефрите:
- пенициллины, в том числе и синтетические;
- цефалоспорины;
- макролиды.
После получения результатов анализа на чувствительность к антибиотику уролог проводит коррекцию лечения. Длительность антибиотикотерапии составляет 10–14 дней.
Наличие инфекции после основного курса – это повод для продолжения антибактериальной терапии.
Иммунодепрессивная терапия

Препараты для иммуносупрессии, глюкокортикоидные гормоны обладают обширным спектром противопоказаний и побочных эффектов. Их назначают при сохранении признаков аутоиммунного процесса.
Показания к применению стероидов и цитостатиков:
- активный аутоиммунный процесс;
- присутствует нефротический синдром, но без повышения давления;
- отсутствие признаков крови в моче;
- затяжное течение заболевания.
При назначении иммуносупрессоров доза подбирается в зависимости от фильтрационной способности почек и иммунного ответа организма на препараты.
На фоне лечения следует контролировать показатели крови на 10-й и 14-й день лечения. Обязательно назначаются препараты для купирования тошноты и рвоты. Показано форсирование диуреза при помощи увеличения потребления жидкости.
Режим и диета

Перемещения пациента в пределах стационара не ограничивают. Это способствует выведению жидкости. Но при гипертензии рекомендуется постельный режим.
Принципы питания во время лечения:
- Снижение потребления поваренной соли – не более 3 г в сутки. Хлеб, пищу не солят. При уменьшении отечности разрешается ввести хлорид натрия в рацион в ограниченных количествах.
- Объем жидкости должен быть равен количеству мочи, выделяемой в течение суток. Возможное превышение – 0,3 л.
- Белок – не более 60 г в сутки. Исключить все бульоны, наваристые супы, жирное мясо и рыбу, специи, кофе.
- Показаны разгрузочные углеводные дни – на арбузах, картофеле, кисломолочных продуктах.
- При повышенном давлении отказаться от хлорида натрия необходимо на 10–15 дней.
- При массированных отеках рекомендуется отказ от жидкости и пищи на сутки.
- При хронической форме заболевания в случае отсутствия отеков разрешается умеренное употребление соли и белка. Животные жиры следует заменить растительными.
Обработка блюд включает варку, тушение, слабое обжаривание. Овощи можно употреблять в сыром виде. Для улучшения вкуса рекомендуется использовать кислые соусы без добавления соли, разрешенные пряные травы и корнеплоды, лимонный сок.
Профилактические рекомендации
Профилактические мероприятия сводятся к своевременному лечению инфекционных и других заболеваний любых органов и систем.
Внимательно следует отнестись к терапии тонзиллитов бактериального происхождения. После выздоровления обязательно сдать общий анализ мочи и наблюдать за состоянием почек в течение нескольких недель.
После первого эпизода гломерулонефрита пациент обязан:
- посещать врача согласно графику;
- соблюдать правила питания;
- лечить заболевания независимо от генеза, течения и этиологии, так как любая патология может вызвать рецидив гломерулонефрита.